Revisão deArtigo de pesquisa clássico

O Vírus Sincicial Respiratório (VSR) e o Metapneumovírus Humano (HMPV) são tdois patógenos intimamente relacionados dentro doPneumovírusfamíliaque são frequentemente confundidas em casos de infecção respiratória aguda pediátrica. Embora suas apresentações clínicas se sobreponham, dados de vigilância prospectiva (2016–2020) de 7 hospitais infantis dos EUA — envolvendo 8.605 pacientes — revelam diferenças críticas em suas populações de alto risco, gravidade da doença e manejo clínico. Este estudo empregou um delineamento prospectivo ativo com coleta sistemática de swabs nasofaríngeos e testes para 8 vírus respiratórios, fornecendo a primeira comparação em larga escala e no mundo real para pediatras. Ao analisar as taxas de hospitalização, internações em UTI, uso de ventilação mecânica e internações hospitalares prolongadas (≥3 dias), estabelece uma linha de base epidemiológica pré-intervenção crucial para a era das novas imunizações contra o VSR (por exemplo, vacinas maternas, anticorpos monoclonais de longa duração) e cria uma estrutura para o futuro desenvolvimento de vacinas contra o HMPV.
Descoberta principal 1: Perfis distintos de alto risco
-O VSR afeta principalmente bebês pequenos:A idade mediana de internação foi de apenas 7 meses, sendo que 29,2% dos pacientes internados eram neonatos (0 a 2 meses). O VSR é uma das principais causas de hospitalização em crianças menores de 6 meses, com a gravidade inversamente proporcional à idade.
-A vacina HMPV tem como alvo crianças mais velhas e aquelas com comorbidades:A idade mediana de hospitalização foi de 16 meses, com maior impacto em crianças com mais de 1 ano. Notavelmente, a prevalência de doenças subjacentes (por exemplo, cardiovasculares, neurológicas, respiratórias) foi mais que o dobro em pacientes com HMPV (26%) em comparação com pacientes com RSV (11%), destacando sua maior vulnerabilidade.
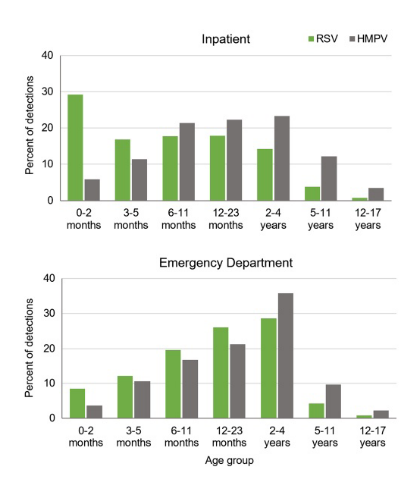
Figura 1. Distribuição etária das visitas ao pronto-socorro e das internações hospitalaresassociado ao VSR ou ao HMPV
em crianças menores de 18 anos.
Descoberta chave 2: Diferenciação das apresentações clínicas
-O VSR manifesta-se com sinais proeminentes nas vias respiratórias inferiores:Está fortemente associada à bronquiolite (76,7% dos casos hospitalizados). Os principais indicadores incluemRetrações da parede torácica (76,9% pacientes internados; 27,5% no pronto-socorro)etaquipneia (91,8% dos pacientes internados; 69,8% dos pacientes atendidos no pronto-socorro), ambos significativamente mais frequentes do que no HMPV.
-O HMPV apresenta maior risco de febre e pneumonia:A pneumonia foi diagnosticada em 35,6% dos pacientes hospitalizados com HMPV — o dobro da taxa observada com o VSR.A febre foi uma característica mais predominante (83,6% dos pacientes internados; 81% dos pacientes atendidos no pronto-socorro).Embora ocorram sintomas respiratórios como chiado no peito e taquipneia, eles geralmente são menos graves do que na infecção pelo VSR (Vírus Sincicial Respiratório).
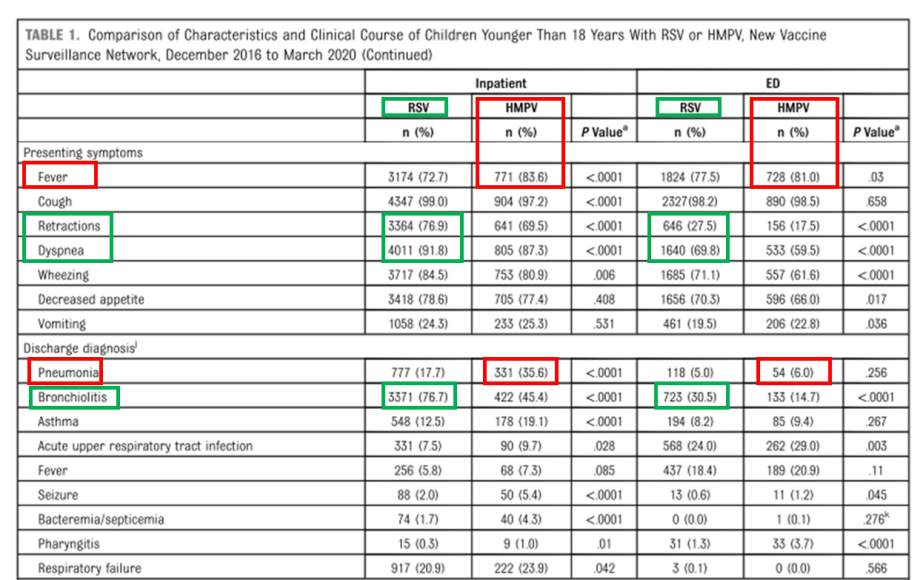
Figura 2.Características comparativas e clínicascursode RSV versus HMPV em crianças menores de 18 anos.
Resumo: RSVCausa predominantemente doenças graves em bebês mais jovens, caracterizadas por significativo desconforto respiratório (sibilos, retrações) e bronquiolite.HMPVAcomete mais comumente crianças mais velhas com comorbidades, apresenta febre alta, acarreta maior risco de pneumonia e frequentemente desencadeia uma resposta inflamatória sistêmica mais ampla.
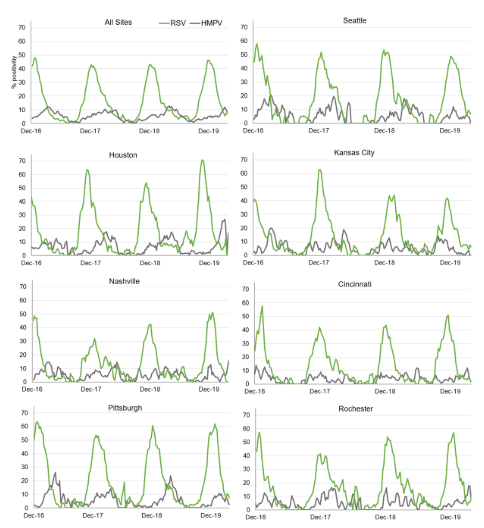
Principal conclusão 3: Os padrões sazonais importam.
-O VSR apresenta um pico precoce e previsível:Sua atividade é altamente concentrada, geralmente atingindo o pico entrenovembro e janeiro, tornando-se a principal ameaça viral para bebês no outono e inverno.
-O HMPV atinge o pico mais tarde, com maior variabilidade:Sua temporada chega mais tarde, geralmente atingindo o pico emmarço e abrile demonstra variações regionais e de ano para ano significativas, frequentemente aparecendo como uma “segunda onda” após o declínio do VSR.
Figura 3.PCR geral e PCR específica do local positivaeTaxas de infecção por VSR e HMPV em crianças menores de 18 anos com visitas ao pronto-socorro e hospitalizações associadas a infecção respiratória aguda (IRA).
Prevenção e Cuidados: Um Plano de Ação Baseado em Evidências
-Profilaxia contra o VSR:Estratégias de prevenção já estão disponíveis. Em 2023, a FDA (Food and Drug Administration) dos EUA aprovou um anticorpo monoclonal de longa duração (Nirsevimab), que pode proteger bebês durante os primeiros 5 meses de vida. Além disso, a vacinação materna contra o VSR (Vírus Sincicial Respiratório) transfere anticorpos protetores para os recém-nascidos.
-Profilaxia contra o HMPV:Atualmente, não existem medicamentos preventivos aprovados. No entanto, várias vacinas candidatas (por exemplo, a vacina combinada contra o VSR/HMPV da AstraZeneca) estão em ensaios clínicos. Recomenda-se que os pais se mantenham informados sobre as atualizações das autoridades de saúde pública.
Procure atendimento médico imediato caso apresente QUALQUER um destes sinais de alerta:
-Febre em bebês:Temperatura ≥38°C (100,4°F) em qualquer criança com menos de 3 meses de idade.
-Frequência respiratória elevada:A frequência respiratória excede 60 respirações por minuto em bebês de 1 a 5 meses, ou 40 respirações por minuto em crianças de 1 a 5 anos, indicando potencial desconforto respiratório.
-Baixa saturação de oxigênio:A saturação de oxigênio (SpO₂) cai abaixo de 90%, um sinal crítico de doença grave observado em 30% dos casos hospitalizados por VSR e 32,1% por HMPV no estudo.
-Letargia ou dificuldades de alimentação:Letargia acentuada ou redução da ingestão de leite em mais de um terço em 24 horas, o que pode ser um sinal precursor de desidratação.
Embora distintos em epidemiologia e apresentação clínica, diferenciar com precisão o VSR (Vírus Sincicial Respiratório) do HMPV (Metoprevir) no momento do atendimento continua sendo um desafio. Além disso, a ameaça clínica vai além desses dois vírus, com patógenos como o da influenza A e um espectro de outros patógenos virais e bacterianos representando ameaças simultâneas à saúde da população. Portanto, o diagnóstico etiológico oportuno e preciso é crucial para o manejo de suporte adequado, o isolamento eficaz e a alocação racional de recursos.
Apresentamos o kit de detecção combinada AIO800 + 14 patógenos (PCR por fluorescência).(NMPA, CE, FDA, SFDA aprovado)
Para atender a essa demanda, oSistema de detecção de ácido nucleico totalmente automático Eudemon™ AIO800, combinado com umPainel respiratório de 14 patógenos, oferece uma solução transformadora — proporcionando verdadeira“Amostra de entrada, resposta de saída”Diagnóstico em apenas 30 minutos.
Este teste respiratório abrangente detectatanto vírus quanto bactériasA partir de uma única amostra, permitindo que os profissionais de saúde da linha de frente tomem decisões de tratamento confiantes, oportunas e direcionadas.
Funcionalidades essenciais do sistema que importam para seus clientes
Fluxo de trabalho totalmente automatizado
Menos de 5 minutos de trabalho manual. Não há necessidade de pessoal especializado em biologia molecular.
- Resultados rápidos
O tempo de resposta de 30 minutos é ideal para situações clínicas urgentes.
- 14Detecção multiplex de patógenos
Identificação simultânea de:
Vírus:COVID-19,Influenza A e B,RSV,Adv,hMPV, Rhv,Parainfluenza tipos I-IV, HBoV,EV, CoV
Bactérias:MP,Cpn,SP
-Reagentes liofilizados estáveis à temperatura ambiente (2–30°C)
Simplifica o armazenamento e o transporte, eliminando a dependência da cadeia de frio.
Sistema robusto de prevenção de contaminação
Medidas anticontaminação em 11 camadas, incluindo esterilização UV, filtragem HEPA e fluxo de trabalho com cartucho fechado, etc.
A identificação rápida e abrangente de patógenos é fundamental para o manejo moderno de infecções respiratórias pediátricas. O sistema AIO800, com seu painel de PCR multiplex totalmente automatizado e com resultados em 30 minutos, oferece uma solução prática para o atendimento na linha de frente. Ao permitir a detecção precoce e precisa de VSR, HMPV e outros patógenos importantes, ele capacita os médicos a tomarem decisões de tratamento direcionadas, otimizarem o uso de antibióticos e implementarem um controle de infecção eficaz — melhorando, em última análise, o atendimento ao paciente e a eficiência do sistema de saúde.
#RSV #HMPV #Rápido #Identificação #Respiratório #Patógeno #Amostra-para-Responder#MacroMicroTest
Data de publicação: 02/12/2025